1型糖尿病治療の現状
糖尿病は1型糖尿病と2型糖尿病に分けられます。遺伝素因に加え、食の欧米化・車社会と運動不足・肥満など生活習慣と関連しているのは主に2型糖尿病で、インスリン抵抗性(インスリンの効き目の低下)とインスリン不足が原因と言われています。1型糖尿病は日本では欧米の1割の発症率と少ないのですが、人間を守るべき免疫系が自分自身の膵臓β細胞(インスリンを貯蔵・分泌する細胞)を攻撃し、インスリン分泌が全く枯渇してしまう病気です。
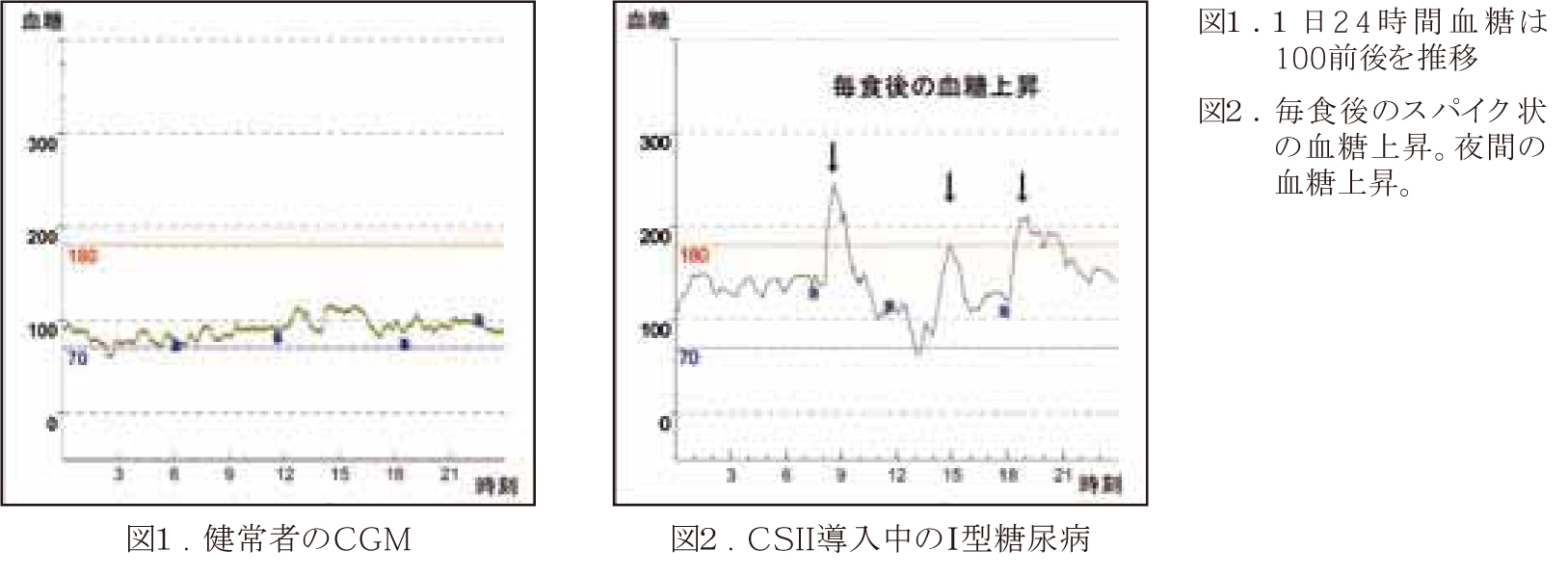
健常な人のインスリン分泌は基礎分泌と呼ばれる少量の持続的分泌と食事の度に分泌される追加分泌と呼ばれるスパイク状のインスリン分泌で構成されています。1型糖尿病の治療には基礎分泌を模して作られた持効型インスリン1~2回の投与と追加分泌に模して作られた超速効型インスリンの食事ごとの投与で行われます。その結果1日4~5回のインスリン投与が必要なうえ、さらに運動の影響を考えてインスリンの微調整が必要であり多くの努力を要するのに、血糖コントロールは極めて困難なのが実情です。さて学生時代にテニスの3C(confidence・control・concentration)を習いましたが、最近、1型糖尿病の3Cといわれるものがあります。Carbohydrate counting(カーボカウント)・CGM・CSIIの3つの頭文字をとったものです。これらを使うことによって1型糖尿病の管理が一段と進歩したものになりました。以前より過食や・肥満が原因でない1型糖尿病で食事療法が必要なのか? という問いや、1型糖尿病では自由に食べてもいいという論文もあり、1型糖尿病患者の希望と思えました。
しかし自由に食べてどうインスリンを打てばいいのでしょう。これに対する答えがカーボカウントであるといえます。栄養の成分である炭水化物・たんぱく質・脂質では、それぞれを食べた後の血糖の上昇スピードが異なっています。食後1~2時間にピークのくる血糖の上昇は主に炭水化物に依っていますが、タンパク質はそれより長く、脂肪はさらに長い時間をかけて血糖上昇に影響を与えます。このため追加インスリンである超速効型インスリンは、炭水化物量を計算し(=カーボカウント)、この炭水化物量に応じたインスリンを打つことで血糖値を調整します。次にCGMですがこれは持続グルコース測定といいます。皮下に電極を差し込み1日288の測定を、3~7日行います。この装置のおかげで、これまで1日6回の血糖測定では予測できなかった真の1日の血糖パターンが解明されました。最後にCSIIですが、これはインスリンポンプ療法のことです。以前よりあったのですが、いろいろな改良が加えられています。
基礎インスリンとして持効型インスリンでは完全には人間の基礎分泌パターンを表せませんでした。夜間の3時頃から始まる肝臓から血中への糖の放出への対応や、運動量に合わせたインスリンの微調整などが困難でしたが、今日のインスリンポンプでは1時間毎の注入量を設定することができるので人の基礎分泌パターンによりフィットしたインスリン注入ができるようになり、さらに新しい機能も追加されています。そして2015年には、CGMとCSIIを組み合わせた機種が出てくる予定で、さらなる1型糖尿病の希望となるのか期待が高まっています。
糖尿病・腎臓病内科部長 石井啓太


